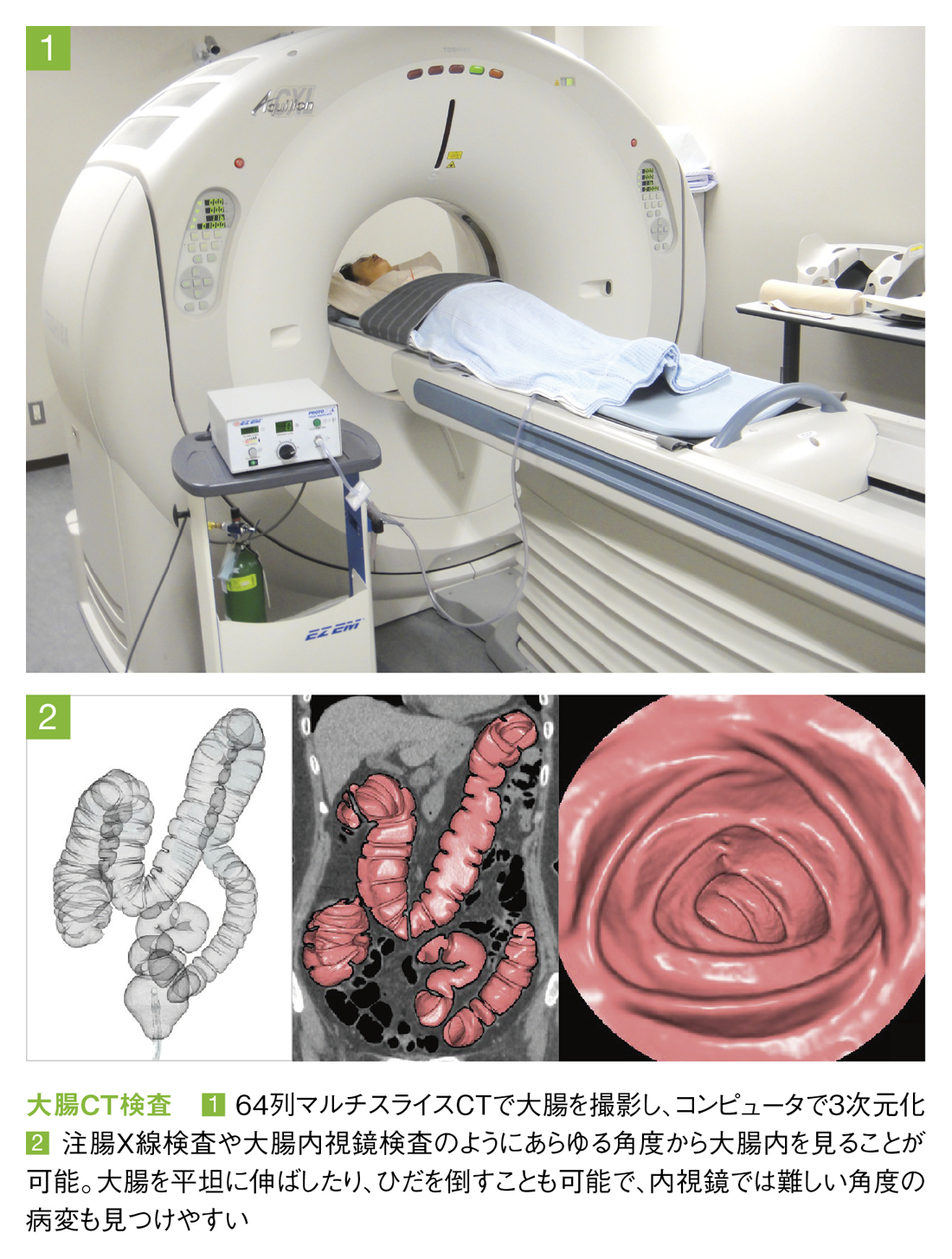
「大腸がん」早期発見の最前線
患者数・死亡率が急増し、早期発見が課題と言われる大腸がん。早期発見のスペシャリストであり、大腸CT検査のパイオニアである国立がん研究センターの飯沼先生にお話を伺いました。(2015年秋号掲載)

国立がん研究センター中央病院 放射線診断科 医長 飯沼 元先生
岐阜大学医学部を卒業後、同附属病院放射線科、秋田赤十字病院胃腸センター、国立がん研究センター中央病院放射線診断部、同がん予防・検診研究センター検診部総合検診室長、同放射線診断部医長を経て現職に至る。日本医学放射線学会診断専門医、日本がん検診・診断学会認定医。
◎大腸がんとはどんな病気ですか?
飯沼先生:大腸は直腸から始まって、S状結腸・下行結腸・横行結腸・上行結腸・盲腸で構成される全長約1.5mの管状臓器で、食物が消化された残りの水分を吸収し、固形状の便を作っています。大腸がんはこの器官に発生する悪性腫瘍のことで、日本人はS状結腸と直腸にできやすいと言われています。初期症状はほとんどなく、進行してから「便秘と下痢を繰り返す」「便が細くなる」「お腹が張る」「排便してもすっきりしない」「腹痛」「血便」「下血」などの症状が出ます。
日本では、前述のような大腸がんを疑う症状がある場合や、便潜血検査(検便)で陽性になった場合、大腸内視鏡で精密検査をするという流れが一般的です。治療には、内視鏡治療・外科手術・化学療法・放射線療法などがあり、病変の部位や進行度に合わせて決定されます。
大腸がんは胃がんなどに比べておとなしい性格で、進行もゆっくりです。早期発見すればほとんどの場合で完治可能ながんです。
◎大腸がんにかかる日本人が増えているそうですが?
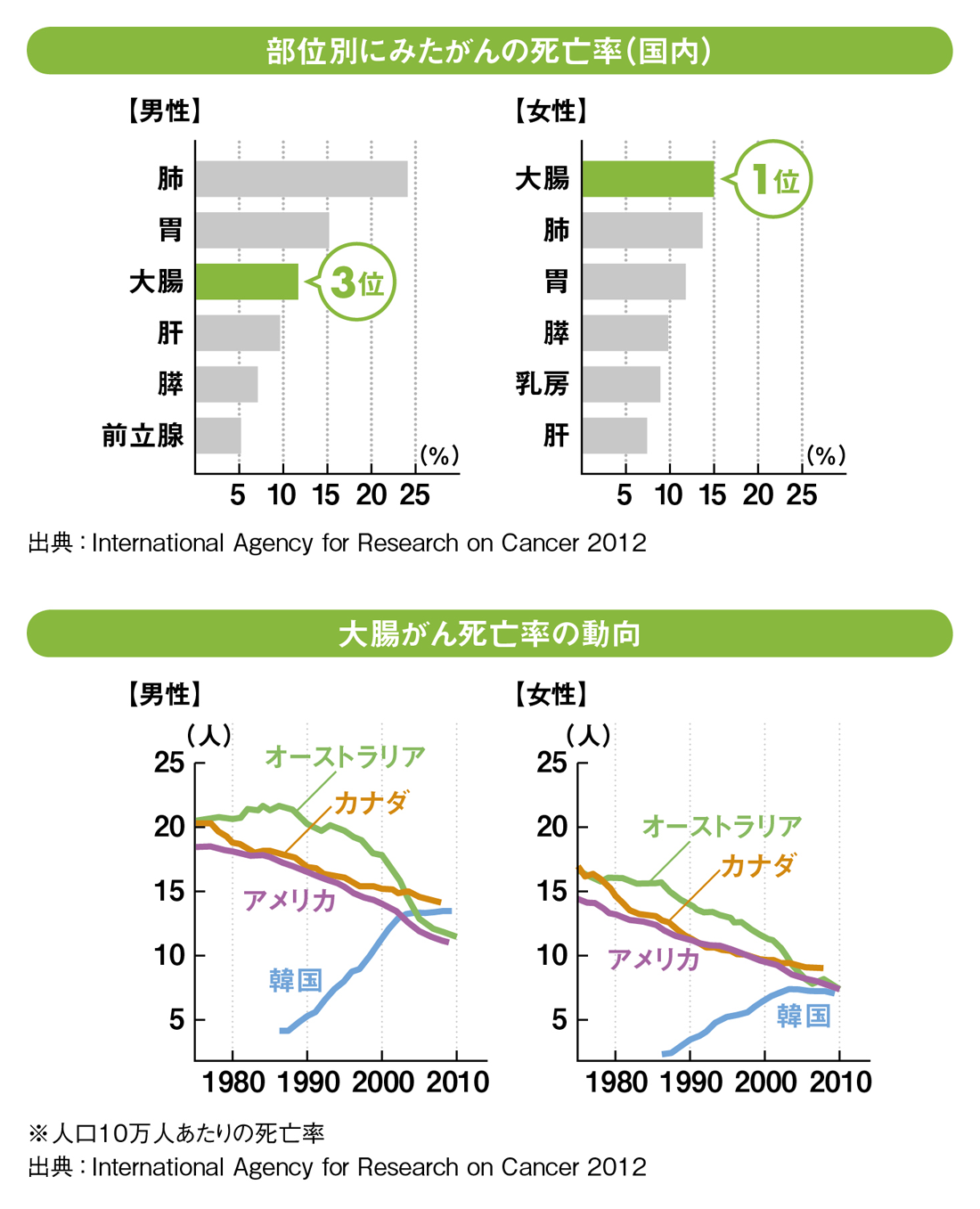
飯沼先生:確かに、大腸がんにかかる日本人は近年増え続けていますね。国立がん研究センターの調べで、2015年に新たにがんと診断される人の中で大腸がんは1位と予測されました。もともと大腸がんが少なかった日本で欧米の様に患者数が増えた背景には、食生活の変化があるようです。死亡率も増え続けており、2013年の「がんの部位別死亡率」によると、大腸がんは女性で1位、男性で3位です。
大腸がんは早期発見で完治できるにもかかわらず、積極的に検査を受ける人が少ないことが原因でしょう。40歳以上で大腸がんの検査を受けている人は3割程度。さらに精密検査が必要な人でも、受けている人は半数程度しかいません。

◎検査がもっと受けやすくなれば良いのですが…
飯沼先生:世界的にも大腸がんの死亡率が高かった欧米では〝5年に1回の注腸X線検査や大腸CT検査、10年に1回の大腸内視鏡検査〟などの啓蒙活動で、近年急速に死亡率が低下しました。「大腸CT検査」は新しい検査方法で、欧米では既に一般に普及しています。注腸X線検査や大腸内視鏡検査と比べて心身の負担が軽いため“精度が高く比較的受けやすい検査”として受診率向上が期待され、日本でも精力的に普及が進められるようになりました。
◎「大腸CT検査」はオバマ大統領が受けたことでも話題になりましたが、どのような検査なのですか?
飯沼先生:大腸をCTで撮影し、コンピュータ処理で作成した3次元画像で診断します。2012年から日本でも保険適応となり、大腸内視鏡検査と同程度の費用で受診できるようになりました。大腸内視鏡検査のようにポリープなどが見つかっても切除することはできませんが、大量の下剤を飲む必要がない・痛みがほとんどない・内視鏡では見つけにくい部分にある病変も見つけやすい・大腸以外の臓器も診断できるなど多くのメリットがあります。CTに伴う被ばくは多少ありますが、注腸X線検査と比べると5分の1程度で、今後の研究開発によってさらに少なくなるでしょう。大腸検査の選択肢の一つとして、大腸CT検査をぜひ検討していただきたいですね。
大腸がんは、早期発見すればほとんどの場合で完治が可能です。自覚症状がなくても、人間ドックなどの機会を利用して積極的に大腸検査を受けましょう。50歳の時点で全ての人がきちんと検査を受ければ、大腸がんで亡くなる方は現在の半分以下になると思いますよ。